体外受精

当クリニックは不妊治療専門クリニックとして
最善の環境を整えた施設づくりに力を入れています。
体外受精(IVF)
体外受精(IVF)とは、排卵前の卵子を体外へ取り出し、培養容器内で精子と受精させ、分割した受精卵を子宮の中へ移植する方法です。当クリニックでは、採卵から受精卵の培養、観察を、卵に負担がかからないように配慮した環境で行っています。
体外受精では卵管で行われている過程を体外で行うため、不妊原因が卵管因子である場合は、最初から体外受精が選択されます。その他に以下のような場合が対象となります。
・一般不妊治療で妊娠しない場合
・精子が少ない乏精子症または精子の動きが弱い精子無力症の場合
・高齢の場合
・抗精子抗体陽性の場合
・AMHの値が低い場合 など
また、最良の受精卵を得るために、排卵誘発についても、現在までの治療の結果をふまえながらご相談のうえ、希望に沿った最善の方法をご提案します。

顕微授精(ICSI)
高度な医療技術を必要とする顕微授精
顕微授精(ICSI)とは、卵細胞質内精子注入法といい、顕微鏡下で成熟した卵子の細胞質内に精子を1匹、細かいガラス管を使って直接注入する方法です。
不妊治療の最終段階のステップに位置しており、以下のような場合が対象となります。
・体外受精では受精しなかった受精障害の場合
・精子の数が少ない乏精子症や精子の動きが弱い精子無力症の場合 など
当院では、ご夫婦の希望・過去の治療経過・当日の精液所見などをもとに、ご夫婦と一緒に受精方法を検討し、ご夫婦にとって最良の方法を提案します。
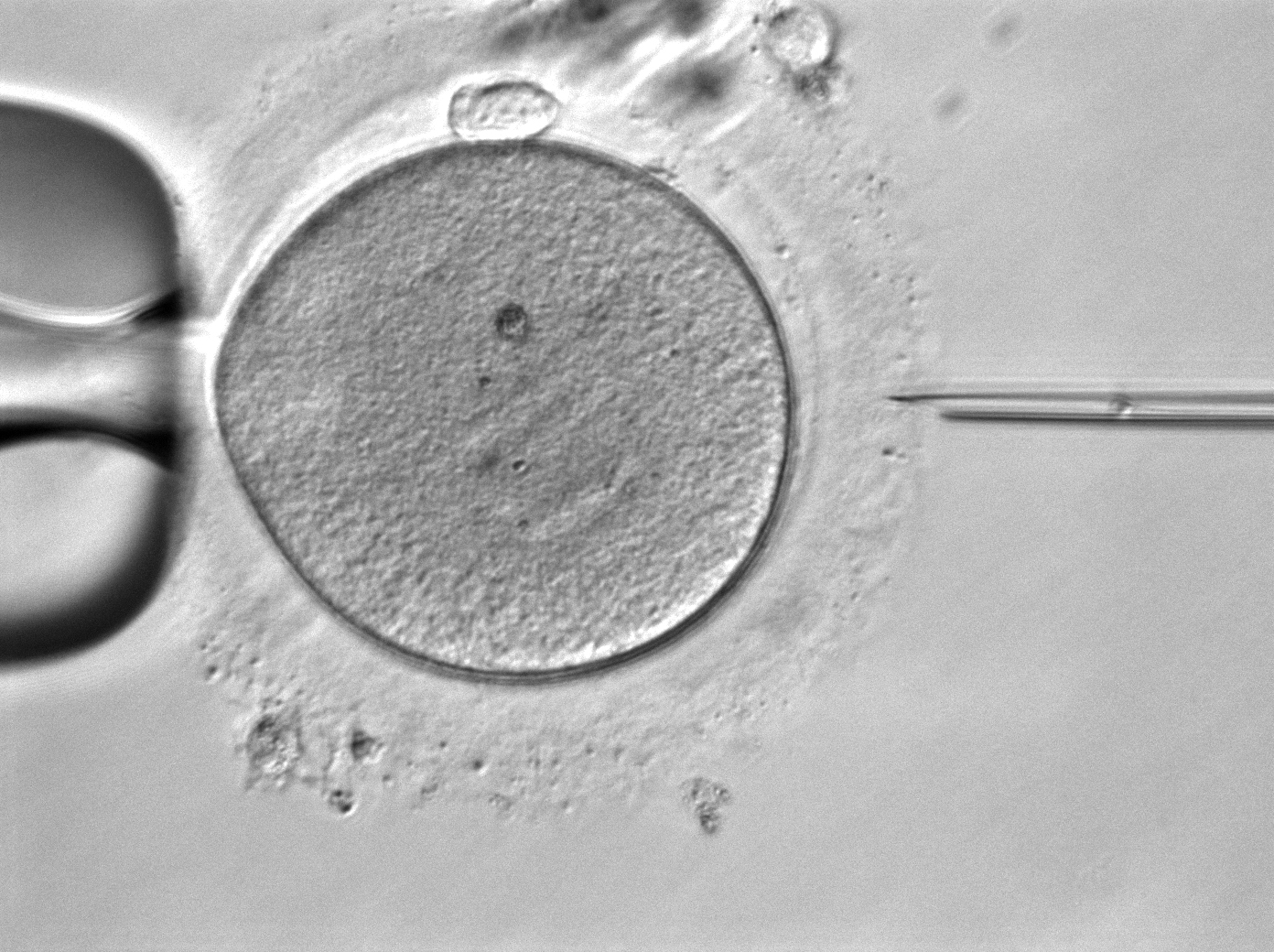
卵子活性化処理
ICSIを行ったときの受精率は、一般的に70~80%ほどですが、ICSIを行っても受精率が低い、もしくは全く受精しない場合があります。このような方には人為的卵子活性化処理を行うことで受精率が上昇する可能性があることが分かっています。また胚の発育にも有効であったという報告もあります。
当院での卵子活性化処理は、カルシウムイオノフォアで行っています。(受精しない原因は多岐にわたり、卵子活性化処理が有効でない場合もあります)
胚移植
移植方法には、新鮮胚移植と凍結胚移植の2通りがあります。
新鮮胚移植は、採卵した周期に移植をする方法です。
凍結胚移植は、受精・分割した胚を凍結保存しておき、子宮内膜や卵巣の状態を整えてから移植する方法です。また、凍結胚移植には、ホルモン補充周期と自然周期があります。
どの方法が適しているのかは個々で違ってきますので、その周期にあった方法を選んでいきます。
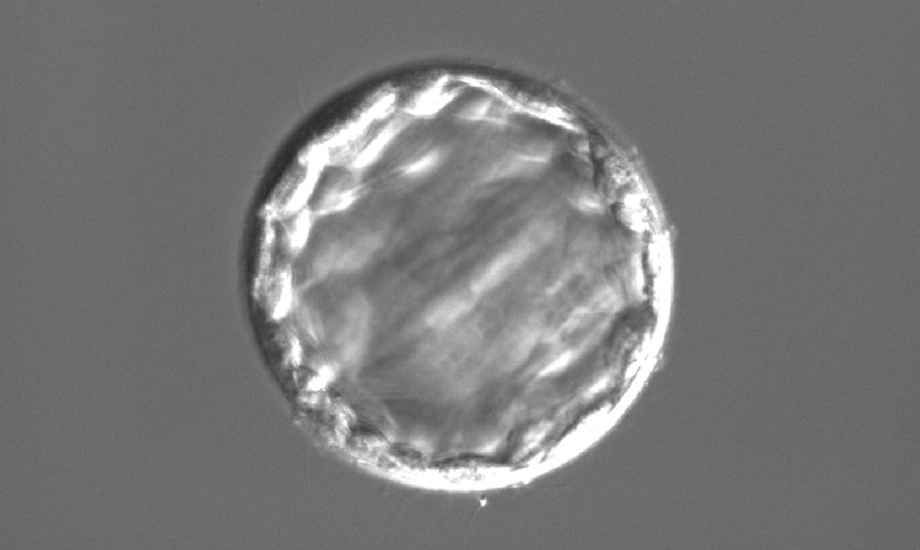
アシステッドハッチング
受精卵を囲んでいる透明帯が硬かったり、厚かったりしますと、成長しづらくなり、着床しにくくなります。
アシステッドハッチングとは、透明帯を薄くし、着床率を向上させる方法です。
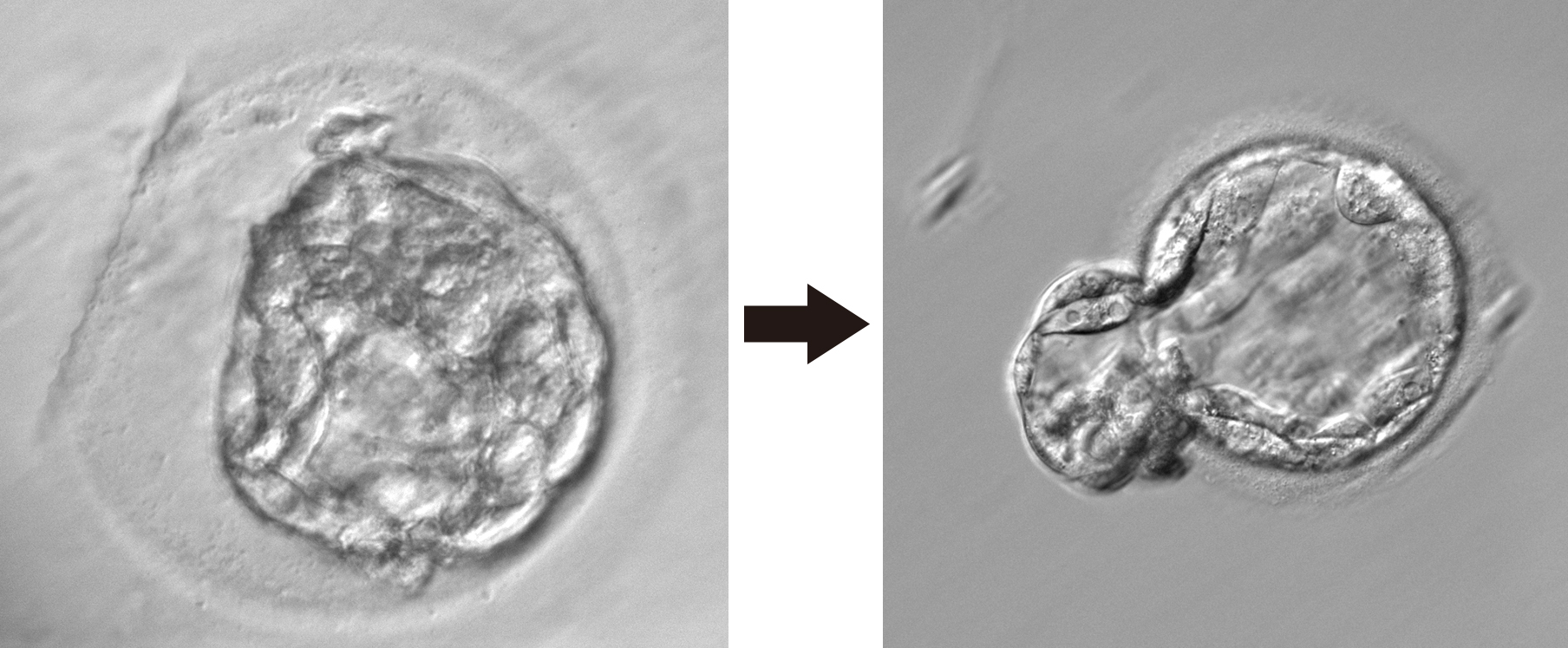
高濃度ヒアルロン酸含有培養液
高濃度ヒアルロン酸含有培養液とは移植用の培養液で通常の培養液よりもヒアルロン酸が多く含まれています。そのため、粘性が高くなり胚が子宮内膜に着床しやすくなる効果が期待されます。ヒアルロン酸は子宮の中や卵管、卵巣内の卵胞にも存在しており、胚を保護する作用もあります。


